R.P.Encinas jt
18. mai 2006
Esitatud on amelogenesis imperfecta haigusjuht koos hüpoplaasiaga, emaili hüpokaltsifikatsiooniga, kongenitaalse hammaste 12 ja 22 puudumisega, hilinenud 23 hamba lõikumisega, intsisaalse otsehambumusega, lahihambumusega ja bilateraalse posterioorse risthambumusega esimese ja teise premolaari kohal. Kolju külgülesvõte näitas III klassi ülalõuast pärinevat skeletaalset mudelit, mis on seotud dolihhofatsiaalse mustriga koos mitme näitajaga fatsiaalsest liigsest kõrvalekaldest. Patsiendil oli nägu esteetiliselt anomaalne ning ta vajas ortodontilist ravi enne totaalset metallokeraamiliste kroonidega proteetilist ravi nii üla- kui ka alalõuas. Esitatud on sarnaste haigusjuhtude diagnoosimine ning terapeutilised näidustused ortodontilisest ja proteetilisest seisukohast vaadatuna.
Amelogenesis imperfecta (AI) kuulub anomaaliate gruppi, mida teatakse kui pärilikku düsplaasiat. Terminit kasutatakse hetkel kaasasündinud emaili defektide kohta, mis peamiselt puudutavad ainult emaili moodustumist ning millega ei kaasne peale hamba moodustumise ja lõikumise ülejäänud organismis morfoloogilisi ja metaboolseid häireid. Amelogenesis imperfectat seostatakse kõrvalekalletega hammaste lõikumises, kongenitaalse hammaste puudumisega, eesmise lahihambumusega, pulbi kaltsifitseerumisega, dentiini düsplaasiaga, juure ja krooni resorptsiooniga, hüpertsementoosiga, juure väärarenditega ja taurodontismiga.
Amelogenesis imperfectast räägiti esimest korda aastal 1890, kuid seda ei peetud kliiniliselt iseseisvaks ja ei eristatud dentinogenesis imperfectast kuni aastani 1938. Uuringutes erineb selle esinemissagedus suuresti, 1/14000 kuni 1/4000, sõltuvalt kasutatud diagnoosikriteeriumitest ja uuritavast populatsioonigrupist.
On mitmeid klassifikatsioone ja enim aktsepteeritud on Witkopi ja Sauki oma aastast 1976, mis võtab arvesse nii kõrvalekalde pärilikkuse mustri kui ka spetsiifilised kliinilised omadused. Kuid hiljuti tulid uue süsteemiga välja Aldred ja Crawford, kelle uus klassifikatsioon ei hinda ainult fenotüüpi, vaid ka molekulaarset kõrvalekallet, emaili biokeemilist koostist ja defekti pärilikkuse režiimi.
Vaatamata hiljutistele edusammudele AI ilmnemist tingivate molekulaarsete defektide kindlaks määramises, on selle grupi anomaaliate fenotüübi ja genotüübi kohta vähe informatsiooni. Mõnedes avaldatud haiguslugudes on pärilikkuse muster autosomaalne dominantne, teistes jällegi retsessiivne. Samuti on avaldatud artikleid, kus AI-d on seostatud X kromosoomiga. Siiani AI ilmnemisega ainuke kindlaks määratud molekulaarne defekt on seotud geeniga, mis kodeerib amelogeniini, algse maatriksi kõige rohkearvulisem proteiin. On arvatud, et muutused selle maatriksi degradatsiooni ja resorptsiooni protsessis soodustavad haaratud emaili iseloomulikku hüpomineralisatsiooni.
Esitatud on haigusjuht, mis iseloomustab mõnede AI kliiniliste alatüüpide keerulist diagnoosi ning esitab mitmeid kaasuvaid kõrvalekaldeid, mis valdavalt määrasid ära järgneva raviplaani.
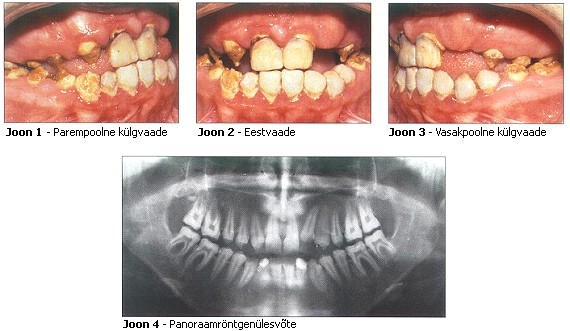
Fotod 15-aastasest naispatsiendist, kellel diagnoositi algsel ülevaatusel amelogenesis imperfecta
Kliiniline aruanne
1995. aastal soovis AI-ga 15-aastane patsient ravi, et parandada oma suu esteetilist välimust. Eelnevalt oli temal ravitud komposiittäidistega bukaalseid pindu hammastel 11, 21, 31, 34, 35, 41 ja 42. Anamneesis oli hammaste intensiivne ülitundlikkus. Kuigi patsiendil ei olnud eelnevalt teostatud ekstraktsioone, puudusid suust hambad 12, 22 ja 23. Palpatsioonil oli tunda hamba 23 olemasolu. Lõikunud hambad, sealhulgas premolaarid ja molaarid, olid väga väikesed, ebatavalise morfoloogiaga, värvuselt pruunikad ning väga kareda ja rabeda pinnaga. Pindmine hamba kiht eemaldus kõigest kerge surve tagajärjel. Hammaste vahel puudusid proksimaalsed kontaktpunktid ning registreeriti III klassi oklusioon lateraalse lahihambumusega. Ülalõua intsisiivide vahelise papilli piirkonnas täheldati gingiviiti koos hüperplaasiaga (joonis 1 kuni 3).
Panoraamröntgenülesvõte (joonis 4) kinnitas, et hambad 12 ja 22 olid kongenitaalselt puudu ja et hammas 23 oli lõikumata. Intrapulpaalseid kaltsifikatsioone ei olnud näha. Hambad olid deformeerunud, väiksema krooni suurusega ja väga õhukese emaili kihiga, mis oli teatud hammaste osades piirkondades ainult natukene radioopaaksem kui dentiin.
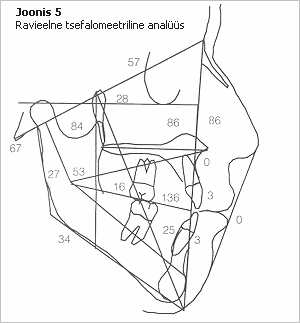 Pärast bakteriaalse katu kontrolli alla saamist suunati patsient ortodondi juurde väärhambumuse hindamiseks. Ortodont määras vertikaalse ebakorrapärasuse parandamise valmistamaks ette järgneva proteetilise ravi jaoks, kuna lateraalne lahihambumus oli kombineeritud koos suure tagumise vertikaalse skeletaalmõõtme vähenemisega. Patsiendil määrati kindlaks I klassi molaaride suhe koos otsehambumusega intsisaalpiirkonnas ja bilateraalse tagumise risthambumusega esimese ja teise premolaari piirkonnas. Mandibulaarkaarel oli negatiivne kõrvalekalle ja ovaalne kuju, samas kui ülalõuakaarel esines positiivne kõrvalekalle ja kolmnurkne kuju, mis oli suuresti tingitud kongenitaalselt puuduvate ülemiste lateraalsete intsisiivide ja peetunud vasakpoolse ülemise silmahamba ruumi kaotamisest. Patsiendil oli ebatüüpiline neelamisharjumus, mis tundus seotud olevat külgmise lahihambumusega. Kolju külgülesvõte näitas III klassi ülalõuast pärinevat skeletaalset mudelit, mis on seotud dolihhofatsiaalse mustriga koos mitme näitajaga fatsiaalsest liigsest kõrvalekaldest (joonis 5).
Pärast bakteriaalse katu kontrolli alla saamist suunati patsient ortodondi juurde väärhambumuse hindamiseks. Ortodont määras vertikaalse ebakorrapärasuse parandamise valmistamaks ette järgneva proteetilise ravi jaoks, kuna lateraalne lahihambumus oli kombineeritud koos suure tagumise vertikaalse skeletaalmõõtme vähenemisega. Patsiendil määrati kindlaks I klassi molaaride suhe koos otsehambumusega intsisaalpiirkonnas ja bilateraalse tagumise risthambumusega esimese ja teise premolaari piirkonnas. Mandibulaarkaarel oli negatiivne kõrvalekalle ja ovaalne kuju, samas kui ülalõuakaarel esines positiivne kõrvalekalle ja kolmnurkne kuju, mis oli suuresti tingitud kongenitaalselt puuduvate ülemiste lateraalsete intsisiivide ja peetunud vasakpoolse ülemise silmahamba ruumi kaotamisest. Patsiendil oli ebatüüpiline neelamisharjumus, mis tundus seotud olevat külgmise lahihambumusega. Kolju külgülesvõte näitas III klassi ülalõuast pärinevat skeletaalset mudelit, mis on seotud dolihhofatsiaalse mustriga koos mitme näitajaga fatsiaalsest liigsest kõrvalekaldest (joonis 5).
Ortodontiline raviplaan sisaldas ruumi taastekitamist ülemistele lateraalsetele intsisiividele, tagumise risthambumuse korrigeerimist, peetunud ülemise vasakpoolse silmahamba repositsioneerimist, bilateraalse lahihambumuse korrigeerimist ja intsisiivide vertikaalse/sagitaalse suhte normaliseerimist. Lõpuks oleks loodud mõõdukas tagumine lahihambumus ettevalmistusena tagahammaste proteetiliseks restauratsiooniks ilma järgneva hambumuse avanemiseta esihammaste piirkonnas. Kasutasime eelreguleeritud breketsüsteemi ning laiendamine toimus eemaldatava Quad-Helix aparaadiga. Breketid kinnitati isepolümeriseeruva adhesiiviga (Rely A Bond, Reliance Orthodontic Products), samas kui Prime & Bond 2.0 (Dentsply/De Trey) kasutati valguskõvastuva bondinguna emailile ja dentiinile. Võrud kinnitati klaasionomeertsemendiga (Ketac Cem, ESPE).
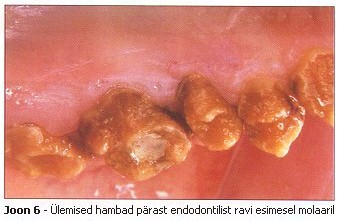
Enne ortodontilist ravi teostati 4 esimese molaari endodontiline ravi seoses tõusnud tundlikkusega ja kalduvusega vältida molaaride kontakti (joonis 6). Kirurg teostas ülemise vasakpoolse silmahamba kirurgilise vabastamise breketi kinnitamiseks ja ortodontilise tõmbejõu tekitamiseks. Hamba vabastamisel pärast limaskesta intsisiooni märkas kirurg karedat mulla värvi hambapinda, mis ainult skalpelliga puudutamisel eraldus. Igemete raviks oli vajalik koostöö parodontoloogiga.
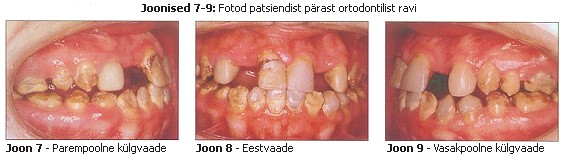
Pärast ortodontilist ravi (joonised 7 kuni 9) paigaldati 4 kuuks 2 termopolümeriseeruvat akrüülist reteinerit, sealhulgas 2 puuduvat ülemist lateraalset intsisiivi, ning patsient suunati taas parodontoloogi juurde ülevaatusele. Tagumise sektori kliinilise krooni kõrguse parandamiseks kaalutleti koronaalse pikendamise tehnikaid, kuid need jäeti kõrvale, kuna parodontoloog arvas, et lihtne gingivektoomia oleks ebapiisav ja et vaja läheks luulise kirurgia tehnikaid. Patsient keeldus sellest valikust, kuna kartis operatsiooni ja oli pikaleveninud ravist juba psühholoogiliselt kurnatud.
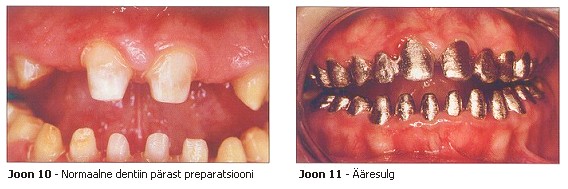
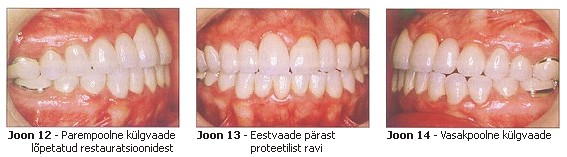
Patsiendile tehti diagnostilised mudelid, nendest omakorda duplikaadid ning mudelid asetati poolreguleeritavasse artikulaatorisse (ARH, Dentatus). Proteetiline ravi koosnes üksikutest metallokeraamilistest kroonidest mõlemal hambakaarel, välja arvatud hammastel 11 kuni 13 ja 21 kuni 23 seoses ülemiste lateraalsete intsisiivide kongenitaalse puudumisega ning teistel molaaridel, kuna kliinilised kroonid praktiliselt puudusid. Olemasolevad komposiitrestauratsioonid eemaldati ja allesjäänud pindadelt lõigati ära hambakoe anomaalne kiht. See pindmine hambakiht oli lõikamisel pehmem kui normaalne email, kuigi igeme ääres võis leida normaalse emaili välimuse ja konsistentsiga kudet. Dentiin oli terve välimusega (joonis 10). Astmed moodustati esteetiliselt kahjustatud piirkondades igeme joonele ja piirkondades, kus esteetilst kahjustust polnud, supragingivaalselt. Kroonid valmistati Bioethic’ust (CM Dental) ja suure kulla sisaldusega vähendamaks muude põhjuste hulgas igeme vastust. Järgides tavalist kliinilist järjekorda, loodi ääresulg (joonis 11), esteetiline välimus ja oklusaalne sobivus. Restauratsioonid tsementeeriti klaasionomeertsemendiga (Ketac Cem) (joonised 12 kuni 14). Samal ajal valmistati ortodondi poolt 2 uut termomodelleeritud akrüülist reteinerit retensioonifaasi lõpetamiseks.
Arutelu
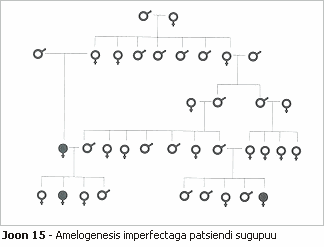 Witkopi ja Sauki süsteem, mis on sarnane teistele amelogenesis imperfecta klassifikatsioonidele, põhineb häire pärilikkuse mustril ja kliinilisel väljendusel. Meie patsient on pärit ühest külast ning tema vanemad on teineteisele nõbud. Ta on kuuest lapsest noorim. Mitte ühelgi ta õdedest ja vendadest pole hambumushäiret, aga 2 nendest on daltoonikud. Tema isa üks nõbudest kaotas varases nooruses oma hambad, kuna need murenesid, ja tema tütrel oli sama probleem. Need andmed vihjavad autosomaalretsessiivsele pärilikkuse mustrile, mille ekspressiooni soodustas vanemate veresugulus (joonis 15).
Witkopi ja Sauki süsteem, mis on sarnane teistele amelogenesis imperfecta klassifikatsioonidele, põhineb häire pärilikkuse mustril ja kliinilisel väljendusel. Meie patsient on pärit ühest külast ning tema vanemad on teineteisele nõbud. Ta on kuuest lapsest noorim. Mitte ühelgi ta õdedest ja vendadest pole hambumushäiret, aga 2 nendest on daltoonikud. Tema isa üks nõbudest kaotas varases nooruses oma hambad, kuna need murenesid, ja tema tütrel oli sama probleem. Need andmed vihjavad autosomaalretsessiivsele pärilikkuse mustrile, mille ekspressiooni soodustas vanemate veresugulus (joonis 15).
Haigusjuhu kliinilised omadused muutsid keeruliseks patsiendi liigitamise mõnda Witkopi ja Sauki kirjeldatud alatüüpi. Temal esines alates hammaste lõikumisest suur hamba morfoloogia ja suuruse kõrvalekalle emailikihi kvantitatiivse muutuse tõttu. See koos kareda, kollakas-pruuni hambapinnaga, kontaktpunktide puudumisega, lõikumata hammastega ja lahihambumusega vihjas autosomaalretsessiivse pärilikkusega hüpoplaasia vormi ühele alatüübile. Ometi esines samuti emaili kvalitatiivne häire koos kalduvusega murenemisele ülevaatuse käigus, mida oli samuti märgata limaskesta all olnud hamba 23 kirurgilisel vabastamisel ja hammaste preparatsioonil. Selle kihi suhtelist püsivust külgmistes sektorites võib osaliselt põhjendada lahihambumusega ja hammaste oklusiooni häirega. Selle emailikihi välised omadused näitasid mineralisatsiooni häiret. Radioloogiliselt oli see kiht vaevu eristatav dentiinist, mis on omane hüpokaltsifikatsioonile. On ettekandeid, et hüpomineralisatsiooniga hammaste tservikaalne email on rohkem mineraliseerunud ja kõvem, justnagu meie haigusjuhul.
Kõigi ülaltoodud põhjuste tõttu arvame, et see haigusjuht on üks hüpoplastilise tüübi autosomaalretsessiivseid vorme. Hüpokaltsifikatsiooni olemasolu emailis on iseloomulik IC alagrupile, milles järelejääv email on ülevaatusel hüpomineraliseerunud ja pehme, vastupidiselt emaili normaalsele kõvadusele teistel hüpoplaasia vormidel. Siiski me rõhutame, et vahel on keeruline püstitada diagnoosi ja klassifitseerida haigusjuhtu mingi kindlaalatüübina. On ettekandeid sarnastest haigusjuhtudest, mis liigitati IG alatüüpi, s.t. AI koos emaili ageneesiga. Peters et al tõlgendas emaili ageneesi kui radioloogilise kontrasti puudumist dentiini ja emailikihi vahel (nende poolt defineeritud kui agranulaarne), kuigi puudusid andmed selle anomaalse kihi omaduste kohta ülevaatusel.
Esmakordselt uurisime me patsienti, kui ta oli 15 aastane. Morfoloogia oli ulatuslikult muutunud, kuid me ei tea, mis ulatuseni oli selle muutuse põhjustanud suuõõne seisukord. Kuid hamba 23 kirurgiline vabastamine tõi esile selle välise kihi algse hapruse, mis näitas, et patsiendil esines hüpoplastilise tüübi kombineeritud häire koos hüpokaltsifikatsiooniga. Nagu ülal mainitud, on vähe informatsiooni seda tüüpi anomaalia genotüübi või fenotüübi kohta või defekti ekspressiivsuse kohta. Kahtlustatakse, et asjasse on segatud geenid erinevates kromosoomides. On ülimalt tõenäoline, et fenotüüpiline väljendus on nii erinev, et on keeruline omistada juhtu ühele alatüübile, mis on rajatud vastavalt rangelt piiritletud kliinilisele klassifikatsioonile.
Erinevalt teistest anomaaliatest puudub antud haigusjuhul seos histoloogiliste leidude ja fenotüübi vahel. Backman ja Holm jõudsid sellele järeldusele pärast erineva kliinilise alatüübiga AI-ga laste 17 piimahamba analüüsimist. Analüüsis kasutati polariseeritud valgusega mikroskoopiat, skaneerivat elektronmikroskoopiat ja sekundaarset ioonmassi spektromeetriat. Hoolimata kliinilisest väljendusest või pärilikkusemustrist olid nende 17 juhu peamised leiud hüpomineraliseerunud email ja nn. „lainelised triibud”. Need jälgimised toetavad ideed, et kliinilise väljenduse mitmekülgsus ei ole midagi enamat kui anomaalia ekspressiivsuse erinevuse peegeldus.
Gingiviidi kaasnemist emaili defektidega võib põhjendada bakteriaalse katu püsimisega anomaalsel hamba pinnal ja ebapiisava suuhügieeniga, mis on osaliselt tingitud nende patsientide hammaste ülitundlikkusest.
Esimene arutelu raviplaanis oli, kas ravi peaks olema ainult hammaste tasemel või ulatuma skeletaalseni. Kombineeritud ortodontilis-kirurgiline lähenemine jäeti kohe alguses kõrvale patsiendi soovil, keda informeeriti nii skeletaalsetest/fatsiaalsetest eelistest kui ka spetsiifilistest ortognaatilise kirurgia raskustest AI juhtudel. See lähenemine oleks korrigeerinud vertikaalse ja sagitaalse skeletaalse muutuse, kuid selle asemel võeti tarvitusele ortodontiline maskeerimine.
Ortodontilise ravi alguses pidime otsustama, kas sünnipäraselt puuduvate ülemiste lateraalsete intsisiivide ruum säilitada või sulgeda. Vaatamata protseduuri keerukusele otsustati ruum säilitada, kuna III klassi väärhambumuse juures oleks nende ruumide kaotamine vajanud 2 hamba ekstraktsiooni alalõuakaares ja dentoalveolaarset distaalset retraktsiooni, mis oleks kahjustanud näo esteetikat. On olnud ettekandeid kahe päriliku terviku vahelisest seosest, nagu AI ja hammaste agenees. Mõlemaid on omakorda seostatud ülemise vasakpoolse silmahamba hilinenud lõikumisega, mis selle tulemusel vajab kirurgilist vahele segamist ja järgnevat ortodontilist tõmbejõudu. Ei ole teada, kas AI-ga seotud hambaanomaaliad tulenevad samuti geneetilise amelogeneesi häire ekspressioonist või on need ainult seotud nähud. On välja pakutud, et lõikumise probleemid autosomaalretsessiivse hüpoplaasia vormides (nagu selles ettekandes) on seotud anomaaliatega lõikumisprotsessi molekulaarses kontrollmehhanismis.
Meie patsiendi tagumise skeletaalse vertikaalse mõõtme osaline ahenemine pani meid looma mõõdukat posterolateraalset lahihambumust, et võimaldada hiljem tagumiste hammaste kroonimist. See komplitseeris eriti ortodontilist ravi, kuna samaaegselt pidi normaliseerima intsisaalse otsehambumuse skeletaalse mustriga eesmise lahihambumuse taustal.
Ortodontilises kirjanduses on mitmeid ettekandeid AI ja lahihambumuse vahelisest seosest, esinemissagedusega 24% kuni 60%. Witkop ja Sauk võtsid lahihambumust kui tagajärge lõikumismehhanismide defektidele, mis on sekundaarsed muutustele emaili orgaanilises maatriksis. Seega kompenseeriks ülitundlikkust kuumale ja külmale lingvaalne asetus, et mehaaniliselt takistada alveolaarkasvu. Rowley et al võttis kokku, et seos oli vähem lokaalsete faktorite tõttu ja enam kraniofatsiaalse arengu geneetilise anomaalia tõttu, mis hõlmaks skeletaalse lahihambumuse omadusi. Meie haigusjuhul esines nii lingvaalne asetus kui ka skeletaalne lahihambumus, kuigi esimesena mainitud tundus olevat rohkem vertikaalse düsgnaatia tagajärg kui kaitsemehhanism hammaste ülitundlikkuse vastu. Vaatamata sellele on avaldatud AI haigusjuhte koos vähenemisega vertikaalmõõtmes, mis on tingitud anomaalse hambastruktuuri kulumisest.
Proteetiline ravi tõstatas meil küsimuse, kas kasutada täiskroone või mitte. Hea adhesiooni saavutamiseks eemaldati hammaste välimine kiht ja jõuti terve koeni. Aruannetes, kus kasutati täiskroone kombineerituna inlay’de/onlay’dega või poolkroonidega, olid patsiendid kergema haigusega ja nende emailikiht võimaldas paremat adhesiooni.
Ortodont ja proteesiarst valisid kinnitusmaterjaliks sellise, mis sobis nii emailile kui ka dentiinile, kuna hambapinnad olid ebaregulaarsed. Tugev poorsus ja deformatsioon ülemisel parempoolsel silmahambal põhjustasid mitmeid ebaõnnestumisi breketi kleepimisel ning hambale pidi lõpuks asetama ajutise krooni. Vaatamata meie haigusjuhu raskusastmele, esines adhesioonil väga vähe komplikatsioone.
Selliste rohkete ja tõsiste esteetiliste ja funktsionaalsete probleemidega peavad korraga vaeva nägema erinevad professionaalid. Oluline on nende hea ja tihe koostöö. Samuti on tähtis, et patsient oleks koguaeg informeeritud ravi edenemisest.
Ravi lõppedes tundis meie patsient märgatavat paranemist oma näo välimuses, sest ülemiste lateraalsete intsisiivide ruumi säilitamine rõhutas huule etteulatuvust ning vähendas III klassi luulise suhte esteetilist mõju. Vaatamata vajadusele asetada kroonid ja sillad tagumistele sektoritele, ei põhjustanud vertikaalmõõde erilisi muutusi näol.
Järelkontrollidel pärast ravi lõppu oli patsient tulemusega väga rahul ja tema perekond kirjeldas, et patsiendi iseloom on muutunud ekstravertsemaks. See haigusjuht näitab, et kõikide asjaolude arvesse võtmiseks ja seega rahuldava tulemuse saavutamiseks on vajalik mitmete spetsialistide hea koostöö.
Tõlge: Meelis Rajasalu
