Natalia Elson, stomatoloog
3. apr 2003
![]() • Oral Balance - suud niisutav geel
• Oral Balance - suud niisutav geel
Suud niisutav geel Oral-balance tagab suus kestva niiskuse ja värskuse tunde. Kauakestev suuniiskuse asendaja pakkumaks leevendust "kuiva suu" probleemi puhul. Sisaldab spetsiaalseid niisutavaid komponente ja olulisi ensüümaineid.
Õpetus infektsioonhaigustest on tänapäeval jõudnud uuele rajajoonele: klassikalised spetsiifilised infektsioonid on kadumas, asemele on tulnud haigused, mida tekitavad nn tinglikult patogeensed mikroobid. Antibiootikumide ajastu algas läinud sajandi 40ndatel aastatel, kui kliinilises praktikas võeti kasutusele penitsilliin. Viimastel aastakümnetel on avastatud ja meditsiinipraktikas juurutatud uute preparaatide grupid, on süvenenud teadmised antibiootikumide toimest molekulaartasandil ja mikroorganismide ravimresistentsusest.
Kogutud kliiniline kogemus täpsustas antibiootikumide käsutamise näidustused ja vastunäidustused ka stomatoloogilises praktikas, seda nii lokaalselt kui süsteemselt. Eraldi on uuritud antibiootikumide käsutamist parodontiitide, endodontia ja implantaatide puhul. On saadud uusi teadmisi mikroorganismidest, mis kutsuvad esile põletikke suuõõnes, on välja töötatud antibiootikumide kasutamise skeemid täiskasvanuile ja lastele. Inimkond seisab valiku ees, kas täiustada uute antibiootikumide tootmist või suunata oma teadmised ja pingutused spetsiifiliste antimikroobsete vaktsiinide väljatöötamisele.
Antibiootikumravi ajaloost
Antibiootikumide ajalugu sai alguse eelmisel sajandil, kui esimest korda saadi penitsilliini. Nende ilmumine kutsus esile õigustatud eufooria, sest päästeti hulk elusid ja ravitulemused rääkisid ise enda eest. Uued võimalused ja tehnoloogiad lubasid toota järjest paremaid sellelaadseid ravimeid.
Antibiootikumide mõjul tekib patogeensetes mikroorganismides vastumõju, sest mikroobidel on geneetiline võime mutatsiooni teel muutuda resistentseks. See on antibiootikumide toime esimene iseärasus.
Teiseks iseärasuseks on oht, et haigustekitajaks osutub nn mittepatogeenne mikrofloora. See mittespetsiifiline haigustekitaja halvendab ravitulemusi, sest oma praktikas me käsutame standardset metoodikat. Tulemuseks on kandidooside ja superinfektsiooni arenemine.
Antibiootikume kasutades on väga tähtis jälgida aruka piisavuse printsiipi. Aktuaalseks jäävad korralik anamneesi võtmine, laboratoorsed uuringud ja head erialased teadmised. Antibiootikumid on algselt looduslikud ained, millel on tugev bioaktiivne toime. Nad võivad olla saadud mikroobidest, taimedest, loomsetest kudedest ja sünteesi teel.
Odontogeenne infektsioon on polümikroobne infektsioon, mille tekitajateks võivad olla nii grampositiivsed kui ka gramnegatiivsed mikroorganismid, sh näiteks anaeroobsed streptokokidja/Vevo-tela species.
Stomatoloogias kasutatavatele antibiootikumidele esitatavad nõuded
• hea imendumine maos ja soolestikus
• kiire utilisatsioon ja kontsentratsiooni püsiv ajaline intervall
• võimalikult kõrge kontsentratsioon suu limaskestadel (250 mg-st, mida võetakse sisse per os, keskmiselt ainult 10-12 mg jõuab suu limaskestadele)
Põhitoimekohas peab kogu ravikuuri ajal antibiootikumi kontsentratsioon ületama minimaalse inhibeeriva kontsentratsiooni (MIC). Teatavasti on MIC (minimal inhibitory concentration) test, mis määrab ära antimikroobse agensi kõige väiksema kontsentratsiooni, mis veel pidurdab bakterite kasvu in vitro.
Minimal bactericidal concentration (MBC) on väikseim kontsentratsioon, mis veel tapab bakterid. Antibiootikumi peetakse bakteritsiidseks, kui MBC on 4 korda või rohkem suurem kui MIC.
Bakterite rakud erinevad oma ehituse poolt inimrakkudest ning nendega võidelda pole nii raske kui viirustega. Viirused kaotavad oma identiteedi, kui satuvad inimraku sisse ja seejärel programmeerivad selle ümber.
Desinfektandid - ainete rühm, mida käsutatakse bakterite hävitamiseks, kuid ei hävita endospoore.
Antiseptikumid - keemilised agensid vegetatiivsete patogeenide hävitamiseks.
Kemoteraapilised agensid - kasutatakse infektsioonide ravis.
Antibiootikum (ajaloolises tähenduses) - antibakteriaalsed preparaadid, mida saadakse elus mikroorganismidest.
Antibiootikum (tänane tähendus) - parandatud farmakokineetiliste omadustega keemiliselt modifitseeritud agens.
Antibiootikumide tüübid
• Antimetaboliidid
• Rakukesta inhibiitorid
• Bakteriaalse proteiini sünteesi inhibiitorid
• DNA-inhibiitorid
• RNA-inhibiitorid
"Ideaalse antibiootikumi" iseloomustus:
• mõjub valikuliselt mikroobile, kuid mitte organismi rakule
• rohkem bakteritsiidne kui bakteriostaatiline
• säilitab aktiivsuse isegi organismi vedelikes lahustumisel
• ei põhjusta antibiootikumresistentsete tüvede teket
• ei kutsu esile allergiat
• soodustab organismi kaitsemehhanismide aktivatsiooni
• ei hävita mittepatogeenset mikrofloorat
• puuduvad ebasoodsad kõrvaltoimeid koos teiste ravimitega
Antimikroobse mõjuspektri järgi eristatakse antibiootikumid:
• aktiivsed grampositiivsete bakterite suhtes (penitsilliin, makroliidid)
• aktiivsed grampositiivse ja negatiivse mikrofloora suhtes (aminoglükosiidid)
• laia toimespektriga antibiootikumid (levomütsetün, tetratsükliin)
• seentevastase toimega antibiootikumid (polüeenid)
• onkohaiguste puhul käsutatavad antibiootikumid
Antibiootikumresistentsus
Esmane resistentsus - antud mikroobi tüüp ei ole tundlik määratud antibiootikumi suhtes
Teisene resistentsus - ebapiisavad antibiootikumi doosid või sage antibiootikumravi
Ülekantav ekstrakromosomaalne resistentsus:
• transformatsioon
• transduktsioon
• konjugatsioon
Vältimise võimalused:
• antibiootikumide reservi käsutamine
• kombineeritud antibiootikumravi
• ensüümide, vitamiinide ja mõnel juhul ka kortikosteroidide käsutamine
Kahe antibiootikumi omavahelise kontakti printsiibid:
- bakteriostaatiline+bakteriostaatiline = kompensatoorne efekt (1+1=2)
- bakteritsiidne+bakteriostaatiline = tihti tekib antagonismi efekt (1+1<1)
- bakteritsiidne+bakteritsüdne = süner-gism (1+1>2)
Antibakteriaalse teraapia ebaõnnestumiste põhjused
- mikroob ei ole tundlik määratud antibiootikumile
- patogeenil on juba teisene resistentsus määratud antibiootikumile
- vale diagnoos
- vale doos
- vale antibiootikum või nende kombineerimine
- segainfektsiooni puhul ebapiisav doos ja kuuri kestus
- kõrvalnähud ja antibiootikumi liiga kiire väljaviimine organismist
- superinfektsioon
- ebaadekvaatne kirurgiline töötlus (haava drenaaž ja korrastus)
- ebapiisav organismi vastupanuvõime infektsioonile
Antibiootikumi valimisel on tähtis roll laboratoorsel uuringul
On vaja silmas pidada järgmisi asjaolusid:
• põhipatogeenid
• uuringuteks materjali võtmise reeglite järgimine
• materjali laborisse saatmise reeglite järgimine
• õigete testide valik
Odontogeenne infektsioon on 79% kuni 100% anaeroobne ehk eoseid mittetekitav
• grampositiivsed anaeroobsed kokid ++++
• gramnegatiivsed anaeroobsed kokid ++++
• gramnegatiivsed anaeroobsed bakterid +++
• grampositiivsed anaeroobsed bakterid ++
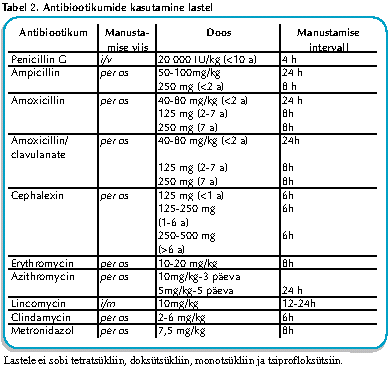
Antibiootikumide doseerimise põhiprintsiibid:
• käsuta suuri doose lühikese aja vältel
• käsuta peroraalselt
• manusta sageli ühtlase toimiva kontsentratsiooni saavutamiseks
• määra piisav ravikuuri kestus, et saavutada haiguse kiire remissioon
Eesmärk - antibiootikumide kontsentratsioon veres peab olema 2 kuni 8 korda suurem kui on patogeeni MIC.
Kaks võimalust ordineerida antibiootikume
Empiiriline näide: Parodontiidi puhul on pärast kinnist küretaaži külvis leida spetsiifilisi baktereid.
Spetsiifiline näide: Patsient on varem sisse võtnud antibiootikume. Külvis leitakse suur hulk resistentseid ja atüüpilisi mikroobe (pärmiseened, pseudomoonastüved). On vaja identifitseerida igemetasku floora, koostada antibiogramm ja välja valida sobiv ravim.
1. Valesti valitud antibiootikum või ka õige, kuid mittepiisavas koguses, võib kroonilise parodontiidi puhul põhjustada hulganisti abstsesse.
2. Tetratsükliini toimeefekt väheneb Ca-ioonide olemasolul.

---------
Järgneb
Artikkel avaldatud ajakirja Hippokrates loal
